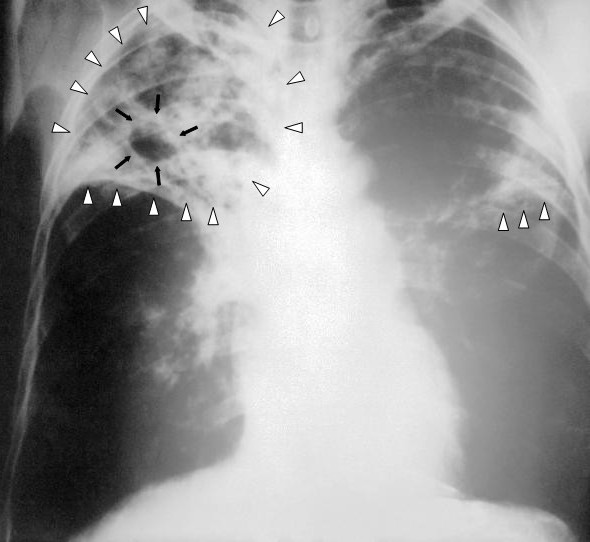
Φυματίωση: μια παλιά νόσος, μια νέα απειλή
March 22, 2019του Ιωάννη Μουστάκα, τέως Διευθυντή Αντιφυματικού Ιατρείου Γενικού Νοσοκομείου Κομοτηνής
2/5/2019
1.1. Πηγή ερευνητικών δεδομένων
Πορίσματα του επιστημονικού συγγράμματος «Εμπειρίες από τη μελέτη της φυματίωσης στον Νομό Ροδόπης σε ορίζοντα εικοσιπενταετίας (1976-2000») των κ.κ. Ι. Μουστάκα, τέως Διευθυντή Αντιφυματικού Ιατρείου Κομοτηνής & Χ. Βάμβαλη, Ομότιμου Καθηγητή Πνευμονολογίας Αριστοτελείου Πανεπιστημίου Θεσσαλονίκης. Αρχική έκδοση: 1996, Νέα αναβαθμισμένη ηλεκτρονική έκδοση: 2015.
Εύρος ερευνητικού δείγματος: 2.000 περιπτώσεις–32.055 φυματινοαντιδράσεις–17.009 εμβολιασμοί BCG
Διερευνητικές παράμετροι: 11: νοσηρότητα, διαμόλυνση (φυματινικός δείκτης), ενδονοσοκομειακή ή οικιακή νοσηλεία του ασθενούς, νοσήσεις στο περιβάλλον πνευμονοφυματικών ασθενών, φυματική πρωτομόλυνση και η αυτόματη ή υπό θεραπεία εξέλιξή της, παιδική φυματίωση, ακτινολογικά ευρήματα από τον θώρακα σε ασυμπτωματικά παιδιά με θετική φυματινοαντίδραση, αντιφυματικός εμβολιασμός BCG, διερεύνηση φυματικής διαμόλυνσης σε όλες τις ηλικιακές ομάδες στο πλαίσιο διεξαγωγής ερευνητικού προγράμματος, αποτυχίες – υποτροπές – θάνατοι, άτυπες εκδηλώσεις της φυματίωσης και μεταφυματιώδεις αλλοιώσεις, με έμφαση σε καρκινώματα σε ουλή (scar carcinoma).
Μεθοδολογία: κλινική ακτινογραφική προσέγγιση – αναλυτική αποτύπωση περιπτωσιολογικών στοιχείων – κατηγοριοποίηση – στατιστική ανάλυση – συγκριτική αξιολόγηση (διαχρονικά, με χρήση ποσοτικών και ποιοτικών δεδομένων) – εξαγωγή συμπερασμάτων – διατύπωση προτεινόμενων μέτρων.
1.2. Σύντομη περιγραφή ισχύοντος πλαισίου-αξιολόγηση
Ο αντιφυματικός αγώνας στην Ελλάδα από το 1960 υλοποιείται βάσει του Ν. 4053/60 με στόχους:
- Την ανίχνευση των νέων περιπτώσεων
- Την ορθή θεραπευτική αντιμετώπιση
Χημειοπροφύλαξη
- Την πρόληψη
Εμβολιασμό με B.C.G.
1.2.1. Ανίχνευση νέων περιπτώσεων
Η ανίχνευση νέων περιπτώσεων φυματίωσης μέχρι σήμερα προκύπτει μόνο από τον έλεγχο του περιβάλλοντος των ασθενών ως συνέπεια επαφών και ανέρχεται σε 18%, που αποτελεί την ενεργό αναζήτηση της νόσου, ενώ το 82% διαπιστώνεται παθητικά παγκοσμίως. Η συντριπτική πλειοψηφία της νόσου εμφανίζεται εντός του πρώτου έτους της μόλυνσης. To 2005 εκπονήθηκε πρόταση πιλοτικού προγράμματος από την Α’ ΔΥΠΕ (Διοίκηση Υγειονομικής Περιφέρειας Κεντρικής Μακεδονίας) προς το Υπουργείο Υγείας, με στοιχεία από την έρευνα του Αντιφυματικού Ιατρείου Κομοτηνής, στο οποίο συμπεριλήφθηκαν οι παρατηρήσεις, τα συμπεράσματα, οι απόψεις και οι θέσεις για την ταχύτερη εξάλειψη του προβλήματος της φυματίωσης. Βασική πρόταση υπήρξε η ανίχνευση και καταγραφή των Mantoux+ ατόμων, η ανά έτος επανάληψη της ακτινογραφίας θώρακα αυτών και ο επανέλεγχος με Mantoux κάθε δύο χρόνια όσων είχαν αρνητική φυματινοαντίδραση, όμως δεν έτυχε ανταπόκρισης από το Υπουργείο.
Αξιολόγηση: πρόκειται για αποσπασματική πρακτική, που δεν καλύπτει το συνολικό εύρος του προβλήματος, περιορίζοντας σημαντικά την ενεργητική ανακάλυψη της ασθενών.
1.2.2. Ορθή θεραπευτική αγωγή
Η θεραπεία των ασθενών, αφού διήλθε από διάφορα στάδια, ξεκινώντας από τη μακροχρόνια νοσηλεία του στα σανατόρια μέχρι και την ολιγοήμερη παραμονή του σ’ αυτά, σήμερα τείνει διεθνώς να πραγματοποιείται στο σπίτι του αρρώστου, καθώς αποτελεί αναφαίρετο δικαίωμά του, με εξίσου καλά αποτελέσματα. Το έναυσμα για τη συγκεκριμένη μεταστροφή δόθηκε από τη μελέτη του Madras το 1966 στις Ινδίες, όπου καθαρά λόγω συνθηκών (έλλειψη νοσηλευτικών κλινών) επιβλήθηκε η εξωνοσοκομειακή νοσηλεία του ασθενούς. Ήδη στο μακρινό παρελθόν, αμέσως μετά την ανακάλυψη του φυματικού, το πρώτο μέλημα γιατρού και περιβάλλοντος ήταν ο εγκλεισμός του σε κάποιο Σανατόριο, χωρίς να ξέρει κανείς αν αυτό γινόταν για την καλύτερη θεραπεία του ή για την απαλλαγή του περιβάλλοντος από τον «επικίνδυνο άρρωστο», λόγω των ελλιπών γνώσεων γύρω από τη φυματίωση (δηλαδή ένα είδος Σπιναλόγκας). Οι ελάχιστες εξαιρέσεις, που οδηγούνται στη νοσοκομειακή νοσηλεία του αρρώστου περιλαμβάνουν περιπτώσεις οξείας κεχροειδούς, φυματιώδους μηνιγγίτιδας και φυματιώδους καχεξίας, ενώ οι υπόλοιπες οφείλονται κυρίως σε κοινωνικούς λόγους.
Τα θεραπευτικά σχήματα κυμάνθηκαν μεταξύ 18 και 24 μηνών κατά την έναρξη της έρευνας (με φάρμακα όπως είναι η ισονιαζίδη, το παρααμινοσαλυκιλικό οξύ και η στρεπτομυκίνη), με μείωση του χρόνου στη συνέχεια, λόγω χρήσης των νέων αντιφυματικών φαρμάκων (όπως η ριφαμπικίνη, η αιθαμβουτόλη και η πυραζιναμίδη). Η διάρκεια της θεραπευτικής αγωγής βαθμιαία συρρικνώθηκε και το 1990 έφτασε κατ’ ελάχιστον τους 12-14 μήνες. Με εφαρμογή καθ’ όλη τη διάρκεια της θεραπείας τριπλής αντιφυματικής αγωγής, οι υποτροπές της νόσου ανήλθαν σε 3,2% (4,5% στα 5 πρώτα χρόνια με φαρμακευτική αγωγή: ισονιαζίδη, παρααμινοσαλυκιλικό οξύ και στρεπτομυκίνη και 2% τα επόμενα 18 με φαρμακευτική αγωγή: ισονιαζίδη, ριφαμπικίνη, αιθαμβουτόλη και πυραζιναμίδη). Τα τελευταία χρόνια θεσμικά (οδηγίες του ΚΕΕΛΠΝΟ 2006) προτείνεται: α) η νοσηλεία του φυματικού όχι μόνο στο νοσοκομείο, αλλά και σε αυστηρή απομόνωση, χωρίς να κρίνεται απαραίτητη για την καλή πορεία του αρρώστου η όλη διαδικασία και β) η εφαρμογή θεραπευτικού προγράμματος της άμεσα επιβλεπόμενης βραχείας θεραπείας (Α.Ε.Β.Θ. DOTS) εξάμηνης διάρκειας.
Αξιολόγηση: Αξιολογώντας την πορεία της φυματίωσης ακτινογραφικά κατά τη διάρκεια της αντιφυματικής θεραπείας στην πλειοψηφία του ερευνητικού δείγματος τα βραχυχρόνια θεραπευτικά σχήματα θα κάλυπταν μόνο το 70% των περιπτώσεων. Τα βραχυχρόνια θεραπευτικά σχήματα που εφαρμόζονται στο εξωτερικό μπορεί να είναι αποτελεσματικά, αφού εκεί ο ασθενής ανακαλύπτεται σχετικά νωρίς (2,5 μήνες από την έναρξη της νόσου). Στην ελληνική πραγματικότητα όμως, και ειδικότερα στον Νομό Ροδόπης, η καθυστέρηση της ανακάλυψης της νόσου ξεπερνά τους 6 μήνες. Στο χρονικό αυτό διάστημα ο άρρωστος διασπείρει και μολύνει τον κοινωνικό του περίγυρο και οι νοσήσεις, που προκύπτουν ως συνέπεια επαφών κατά ηλικία είναι: προσχολική ηλικία 78%, πρωτοβάθμια εκπαίδευση 44%, δευτεροβάθμια εκπαίδευση 28%, 18 ετών και άνω 8% και μεταξύ συζύγων μόνο 2%.
1.2.3. Πρόληψη
Για την πρόληψη της νόσου ο Νόμος προβλέπει τη χημειοπροφύλαξη, ενώ μόλις προ διετίας καταργήθηκε ο εμβολιασμός με B.C.G.
Χημειοπροφύλαξη
Η χημειοπροφύλαξη συνίσταται στην προληπτική εφαρμογή αντιφυματικής θεραπείας για έναν χρόνο με INH σε κάθε περίπτωση, όπου διαπιστώνεται απλή επαφή του παιδιού με το μυκοβακτηρίδιο (B.Koch) και σε κάθε άτομο ηλικίας έως και 35 ετών (με θετική Mantoux). Σημειώνεται ότι η συγκεκριμένη οδηγία ποτέ δεν εφαρμόσθηκε καθολικά. Υπενθυμίζεται ότι από τους Mantoux θετικούς νοσεί μονό το 5%, ενώ το 95% αυτοϊάται, καθώς και το γεγονός ότι όταν το μυκοβακτηρίδιο δεν είναι σε ενεργό φάση δεν προσλαμβάνει αντιφυματικά φάρμακα.
Αξιολόγηση: Στην καθημερινή πρακτική, σε ορισμένες περιπτώσεις ασθενών (με άτυπες εκδηλώσεις), παρότι υποχωρεί η κύρια φυματική βλάβη, με τριπλή αντιφυματική αγωγή έχουμε εκδήλωση φυματικών αλλοιώσεων σε άλλο από τη μητρική εστία σημείο, που εξελίσσεται ομαλά χωρίς αλλαγή του θεραπευτικού σχήματος. Αφού η τριπλή αντιφυματική αγωγή – κατά τα αρχικά στάδια – δεν τιθασεύει τη φυματική λοίμωξη, αναδεικνύονται σοβαρές επιφυλάξεις για την αποτελεσματικότητα προφύλαξης με τη χορήγηση μόνο της ισονιαζίδης (ΙΝΗ), δεδομένου ότι χορηγούμενη μόνη της μόνο ανθεκτικότητα δημιουργεί. Όταν σήμερα η θεραπεία της ενεργούς φυματίωσης διαρκεί 9 μήνες, κατ’ άλλους πολύ μικρότερο χρονικό διάστημα (6 μήνες), η προληπτική θεραπεία ενός καθ’ όλα υγιούς ατόμου για 1 χρόνο αποδεικνύεται ανακόλουθη, τη στιγμή μάλιστα που η πιθανότητα να εκδηλώσει νόσο σήμερα ένας μολυνθείς είναι πολύ μικρή (1 ανά 20.000 κατοίκους), η δε πιθανότητα να ιαθεί αποτελεί βεβαιότητα.
Συνοψίζοντας, η φυματίωση στην Ελλάδα μειώνεται (7% ετησίως). Η μέση ετήσια πτώση του δείκτη διαμόλυνσης κατά τη διάρκεια της έρευνας ανήλθε σε 7,5%. Παράλληλα, η νοσηρότητα μετακινείται προς τις μεγαλύτερες ηλικίες για παθογενετικούς λόγους, δηλαδή οι νέες νοσήσεις προέρχονται από αναζωπυρώσεις παλαιών μεταπρωτοπαθών εστιών, από την αιματική διασπορά του μυκοβακτηριδίου κατά την πρωτομόλυνση (δηλαδή νοσεί κάποιος από το μυκοβακτηρίδιο, που πήρε κατά την παιδική του ηλικία) και όχι από νέες μολύνσεις. Βάσει της έρευνας, τα ποσοστά νοσηρότητας ανά ηλικία ήταν: 0-6 ετών: 3%, 7-12 ετών: 4%, 13-18 ετών: 9% και 19 ετών και άνω: 84%. Επισημαίνεται ότι οι ευαίσθητες ως προς τη νόσηση ηλικίες είναι η παιδική, η εφηβική και η τρίτη. Η φυματίωση ωστόσο θα φύγει από το κατώφλι των μεγάλων ηλικιών. Γι΄ αυτό προτείνεται ιδιαίτερη προσοχή στις απερχόμενες κλάσεις, που αποτελούν πηγές του μυκοβακτηριδίου.
1.3. Επιδημιολογικές Προοπτικές
1. Υπό έλεγχο θεωρείται ότι είναι σήμερα η φυματίωση σε μία περιοχή, όταν ο δείκτης της μυκοβακτηριδιακής μόλυνσης στον γενικό πληθυσμό είναι κάτω του 1% και η ετήσια επίπτωση της νόσου με θετικά πτύελα κάτω του 1/1.000.000 κατοίκων.
- Εκριζωμένη θεωρείται όταν οι δείκτες αυτοί είναι μέχρι 0,1% και 1/10.000.000 αντίστοιχα.
1.4. Προτεινόμενα μέτρα αξιοποιώντας το ισχύον νομοθετικό πλαίσιο
1.4.1. Ανίχνευση νέων περιπτώσεων
Εκτός από την εξέταση: α. των επαφών του ασθενούς (οικογενειακού, κοινωνικού και εργασιακού περιβάλλοντος) – όπως ισχύει μέχρι σήμερα – ενδείκνυται επίσης η αναζήτηση των Mantoux θετικών: β. στους πρόσφυγες, στους οικονομικούς μετανάστες (για την εισαγόμενη φυματίωση) και σε έγκλειστους σε φυλακές, με μία ακτινογραφία θώρακος, γ. στα άτομα μεγάλης ηλικίας (ΚΑΠΗ – Γηροκομεία – ασθενείς, που εισάγονται στο νοσοκομείο για οποιαδήποτε άλλη πάθηση) και δ. σε άτομα με προδιαθεσικούς παράγοντες, όπως σακχαρώδη διαβήτη, πνευμονοκονίαση, γαστρεκτομή, ανοσοκατασταλτική θεραπεία, λήψη κορτικοειδών. Οι ευρεθέντες θετικοί στη Mantoux πρέπει να παρακολουθούνται δια βίου με μία α/α θώρακα ανά έτος. Επίσης προτείνεται να επεκταθεί η διενέργεια της Mantoux: ε. στις μικρές ηλικίες (εστιάζοντας στους βρεφονηπιακούς σταθμούς και στα νηπιαγωγεία), με σκοπό να προλαμβάνονται οι πιθανές εκδηλώσεις της αιματικής διασποράς, ώστε να επιτευχθεί η ενεργός αναζήτηση πιθανών ασθενών (διότι η φυματιώδης μηνιγγίτιδα εμφανίζεται στους πρώτους έξι μήνες από τη μόλυνση). Παράλληλα η ακτινογραφία θώρακος στους νεοεισερχόμενους φοιτητές απαιτείται μόνο στους Mantoux θετικούς. Στην ηλικία αυτή το ποσοστό των θετικών ανέρχεται στο 6-7%, δηλαδή η Mantoux να γίνεται μόνο στους 5.000 από τους 70.000-80.000 εισακτέους ετησίως. Τέλος, θα μπορούσε να διενεργείται Mantoux στο σύνολο των νοσηλευομένων στα νοσοκομεία για οποιονδήποτε λόγο, ώστε να καταγραφούν οι Mantoux θετικοί σε μία δεκαετία και με μία α/α θώρακα ανά τακτά χρονικά διαστήματα θα διαπιστωνόταν ενεργητικά ένα μεγάλο μέρος των νέων αγνοούμενων περιπτώσεων φυματίωσης.
Απαιτήσεις υλοποίησης: στα νοσοκομεία, που στερούνται αντιφυματικού ιατρείου, απαιτείται η στενή συνεργασία ιατρών και νοσηλευτικού προσωπικού για τη διενέργεια της Mantoux, την ανάγνωσή της και την ηλεκτρονική καταγραφή των Mantoux θετικών, ώστε να παρακολουθούνται δια βίου με μία ακτινογραφία θώρακα ετησίως.
1.4.2. Ορθή θεραπευτική αγωγή
Προτείνεται η εφαρμογή τριπλής αντιφυματικής αγωγής με ριφαμπικίνη, αιθαμβουτόλη και ισονιαζίδη τουλάχιστον για 1 χρόνο και σε βαριές μορφές φυματίωσης ενδείκνυται η τετραπλή αντιφυματική αγωγή, προσθέτοντας πυραζιναμίδη ή στρεπτομυκίνη στα αρχικά στάδια (πρώτο δίμηνο ή και περισσότερο) με χρόνο διάρκειας πέραν του έτους πάντα κατά την εκτίμηση του θεράποντος ιατρού, ώστε να αποφεύγεται ένα ποσοστό των υποτροπών.
Απαιτήσεις υλοποίησης: εξοικείωση-εκπαίδευση των ιατρών αρχικά στη διάγνωση και κατ’ επέκταση στην αποτελεσματική αντιμετώπιση της φυματίωσης
1.4.3. Πρόληψη
Χημειοπροφύλαξη: στα άτομα ηλικίας έως και 4 ετών, που βρίσκονται σε περιβάλλον νοσούντων με Mantoux + (-λανθάνουσα φυματίωση), ακόμα και αρνητικής σε πρώτη εκτίμηση, προτείνεται η χημειοπροφύλαξη υπό μορφή βραχείας εφαρμογής τριπλής αντιφυματικής αγωγής, ώστε να προληφθούν οι δυσάρεστες επιπτώσεις της αιματικής διασποράς, που δυνητικά εκδηλώνονται κατά τους πρώτους 6 μήνες από τη μόλυνση. Πέραν δε της ηλικίας των 5 ετών, ενδείκνυται η παρακολούθηση με ακτινογραφία θώρακα ανά τακτά χρονικά διαστήματα, ώστε να εντοπισθεί εγκαίρως οποιαδήποτε δυσάρεστη εξέλιξη.